Den behandlande läkarens ansvar för patientens strålsäkerhet, preliminära resultat från Strålsäkerhetscentralens enkät
Joniserande strålning utnyttjas i många bilddiagnostiska undersökningar som kan ha en avgörande betydelse för patientens vård. Å andra sidan kan strålningen också orsaka hälsorisker för patienten, till exempel risk för cancer eller ärftlig skada. Den läkare som behandlar patienten ska alltid för varje patient bedöma den förväntade nyttan av strålundersökningen för att säkerställa att undersökningen är nödvändig. Den läkare som behandlar patienten har en betydande roll i denna så kallade bedömning av berättigandet. Läkaren ska säkerställa att han eller hon har tillräcklig och aktuell information om både riskerna med strålning och de senaste strålundersökningarna. Strålskyddslagstiftningen ålägger också läkare som remitterar patienter till strålundersökningar att delta i fortbildning i strålskydd.
Strålsäkerhetscentralens enkät till behandlande läkare
Strålsäkerhetscentralen (STUK) genomförde hösten 2025 en enkät bland behandlande läkare. Med enkäten utreddes hur kraven i strålskyddslagstiftningen som gäller läkare som remitterar patienter till undersökningar som innebär exponering för strålning uppfylls i Finland.
Enkäten besvarades av sammanlagt 359 läkare eller tandläkare. Av dem som svarade på enkäten är 98 procent i huvudsak anställda vid ett välfärdsområde eller en annan publik aktör. Således är det inte möjligt att på basis av resultaten dra slutsatser om läkare som arbetar för privata verksamhetsutövare. 56 procent av dem som svarade på enkäten var specialistläkare, 23 procent läkare under specialistutbildning och 20 procent läkare.
Även om över 300 läkare eller tandläkare svarade på enkäten är detta endast en liten del av läkarna som arbetar i Finland. Således kan svarsfördelningen närmast anses vara riktgivande. Strålsäkerhetscentralen har beslutat att öppna enkäten på nytt och be aktörerna inom hälso- och sjukvården att sprida länken till enkäten till de läkare som behandlar deras patienter.
Strålsäkerhetscentralens enkät till behandlande läkare. Enkäten kan besvaras via denna länk: https://link.webropolsurveys.com/S/20C856E81DA89EC4
Av svararna remitterade 82 procent patienter till konventionella röntgenundersökningar, 62 procent till datortomografiundersökningar, 37 procent till mammografiundersökningar, 26 procent till tandröntgenundersökningar och 19 procent till isotopundersökningar. Av svararna svarade 6 procent att de också remitterar till andra undersökningar som enligt de öppna svaren också omfattade undersökningar som använder icke-joniserande strålning, såsom MRI och ultraljudsundersökningar.
Behandlande läkare ska för sin del bedöma behovet av undersökning
Utöver den behandlande läkaren har även radiologerna vid den bilddiagnostiska enheten samt den röntgenskötare som utför undersökningen en väsentlig roll i bedömningen av berättigandet. Radiologen har det slutliga ansvaret för att undersökningen är berättigad. På arbetsplatserna kan man komma överens om hur behovet av undersökningar bedöms i praktiken. Av dem som svarade på enkäten kan 64 procent inte säga om det på deras arbetsplats finns skriftliga riktlinjer för hur man bedömer berättigande. Ungefär en fjärdedel uppger att det finns sådana riktlinjer. Cirka en femtedel av svararna har begärt stöd av den enhet som utför undersökningarna med bedömningen av behovet av undersökningen eller valet av metod minst en gång i månaden. 16 procent av svararna har aldrig begärt stöd. En läkare som remitterar en patient till en bilddiagnostisk undersökning är skyldig att vid behov konsultera sakkunniga vid den bilddiagnostiska enheten.
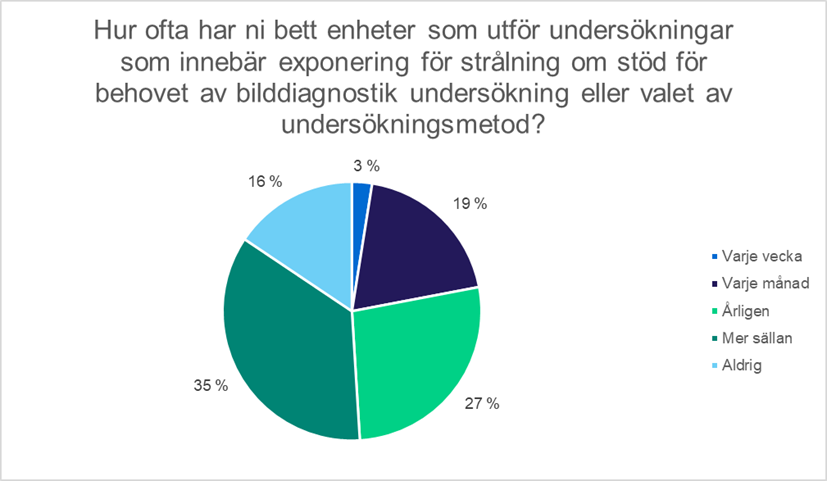
Den remitterande läkaren ska ha tillgång till rekommendationer för konventionella undersökningar och åtgärder samt information om exponering för strålning som undersökningarna och åtgärderna medför. Enligt enkätsvaren kunde cirka hälften inte säga om de använder sig av remissrekommendationer. 40 procent av svararna visste att de har tillgång till rekommendationerna. Som de vanligaste remissrekommendationerna nämndes välfärdsområdenas rekommendationer och God medicinsk praxis-rekommendationerna. År 2021 publicerades en rapport, STUK-B: 273: Esiselvitys säteilylaissa tarkoitettujen lähettämissuositusten kehittämistä varten (på finska), enligt vilken det i Finland finns behov av en nationell remissrekommendation som är integrerad i informations- och remissystemen inom hälso- och sjukvården.
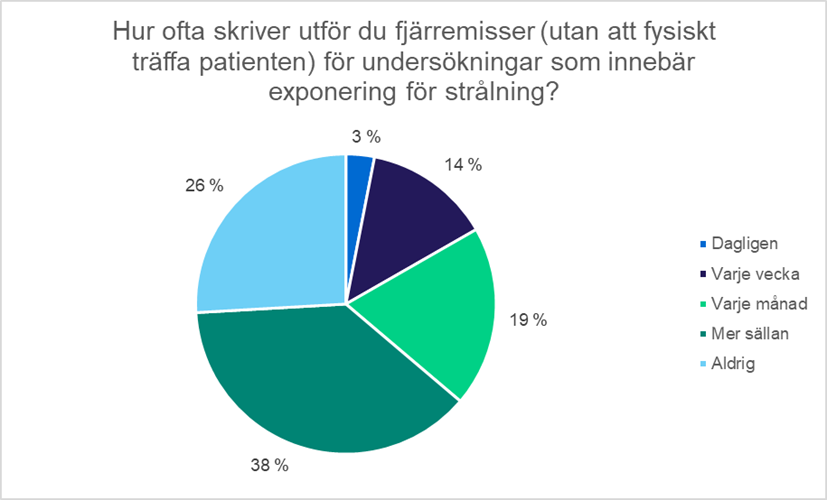
När en läkare överväger att remittera en patient till en undersökning som innebär exponering för strålning ska han eller hon inhämta tillräcklig information för att bedöma behovet av undersökningen, det vill säga göra en bedömning av berättigandet. Traditionellt träffar den remitterande läkaren patienten ansikte mot ansikte på mottagningen och får informationen genom att undersöka och intervjua patienten. Under de senaste åren har det dock blivit vanligare att läkaren inte träffar patienten innan remissen skrivs. Då talar man om fjärremisser. Av svararna utfärdar 26 procent aldrig fjärremisser, medan 17 procent utfärdar fjärremisser minst en gång i veckan. Det vanligaste sättet att få den information som behövs för bedömningen av berättigandet och utfärdande av remiss är en sjukjournal som upprättats av en annan läkare. Cirka 80 procent av svararna uppgav att de fick informationen från sjukjournaler. Knappt hälften av dem som svarade på enkäten fick också nödvändig information från sjukjournaler som upprättats av andra yrkesutbildade personer inom hälso- och sjukvården. Ungefär en tredjedel av svararna skrev remisser på basis av distansmottagningar med patienterna.
Information om tidigare undersökningar som patienten genomgått kan vara avgörande när man överväger behovet av en undersökning som innebär exponering för strålning. Till exempel kan en motsvarande undersökning som gjorts nyligen upphäva behovet av att göra undersökningen på nytt och på så sätt kan man undvika onödig strålningsexponering för patienten. Enligt enkäten inhämtar 63 procent av läkarna alltid information om patientens tidigare undersökningar innan de remitterar patienten till en undersökning som innebär exponering för strålning. Vanligtvis gör 35 procent av svararna detta och 2 procent gör det endast sällan. 72 procent av svararna har dock haft situationer där det inte har funnits tillgång till information från tidigare undersökningar. Oftast har detta berott på att olika verksamhetsutövares informationssystem inte fungerar bra sinsemellan. Ibland har det också förekommit problem med MittKanta-arkivet. Det har inte heller alltid varit möjligt att inhämta information om tidigare undersökningar i en joursituation eller en annars brådskande situation.
Strålskyddslagstiftningen förpliktar läkare att innan patienten remitteras till en undersökning som innebär exponering för strålning inhämta väsentlig information om tidigare undersökningar. I särskilt brådskande situationer eller till exempel vid en färsk kroppsskada finns det dock inget behov av att utreda tidigare undersökningar. Det är önskvärt att informationen om tidigare undersökningar blir mer tillgänglig i och med att informationssystemen utvecklas.
Det är viktigt att kommunicera med patienten
Patienten har självbestämmanderätt, dvs. rätt att besluta om sin egen vård. Den behandlande läkaren ska på förhand informera patienten om den undersökning som innebär exponering för strålning: både den nytta som eftersträvas med hjälp av undersökningen och eventuella olägenheter som undersökningen orsakar. Det är också viktigt att berätta för patienten vad det skulle leda till om undersökningen inte genomförs. På så sätt kan patienten för egen del godkänna eller avstå från undersökningen. Vid behov kan även personalen vid den bilddiagnostiska enheten ge mer information om undersökningen antingen åt den behandlande läkaren eller åt patienten.
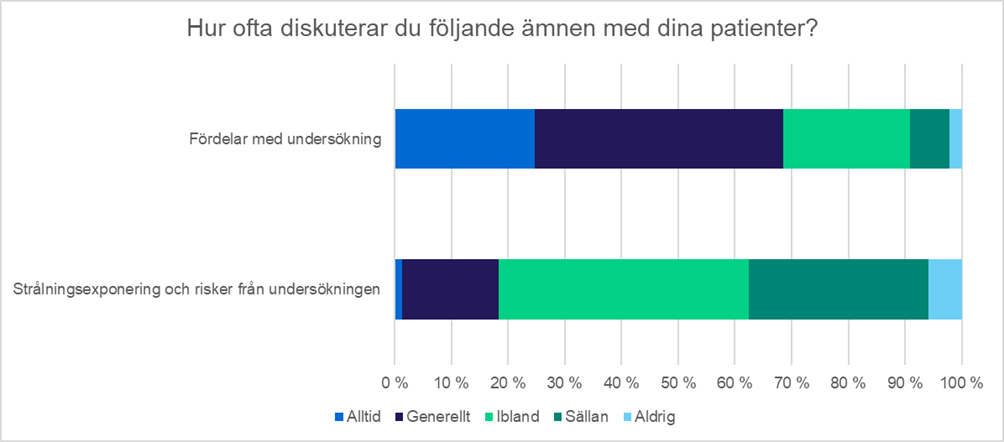
Enligt svaren diskuterar knappt 70 procent av läkarna fördelarna med undersökningen eller åtgärden med patienten åtminstone i allmänhet. Det är dock endast cirka 20 procent av läkarna som alltid eller vanligtvis diskuterar strålningsexponeringen eller riskerna. Knappt 40 procent av de som svarade på enkäten diskuterar aldrig riskerna eller diskuterar dem sällan. De klart vanligaste sätten att kommunicera om riskerna är att verbalt beskriva risken och jämföra exponeringen med mängden bakgrundsstrålning. Drygt hälften av svararna redigerar riskkommunikationen på basis av riskens storlek. Man informerar mer om stora exponeringar och exponering för specialgrupper såsom barn eller gravida.
Remiss av hög kvalitet förbättrar strålsäkerheten
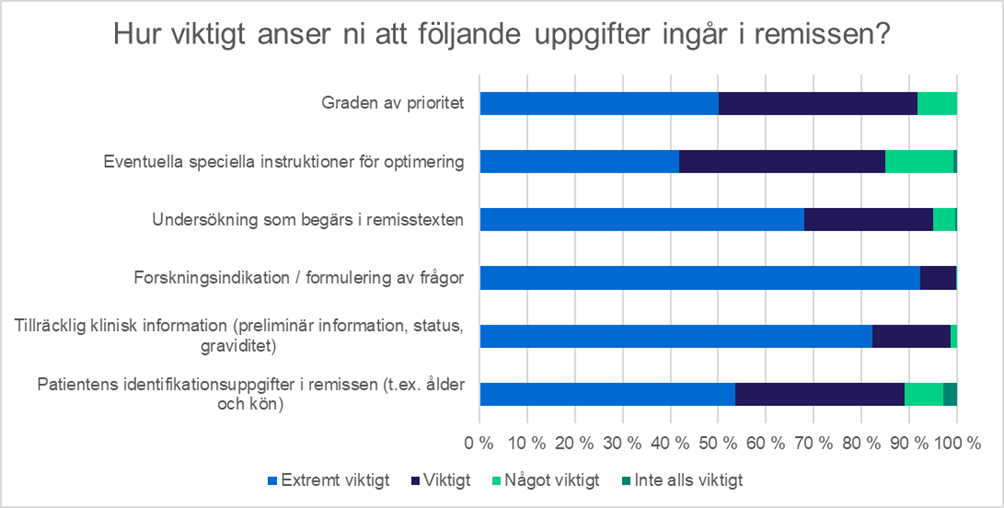
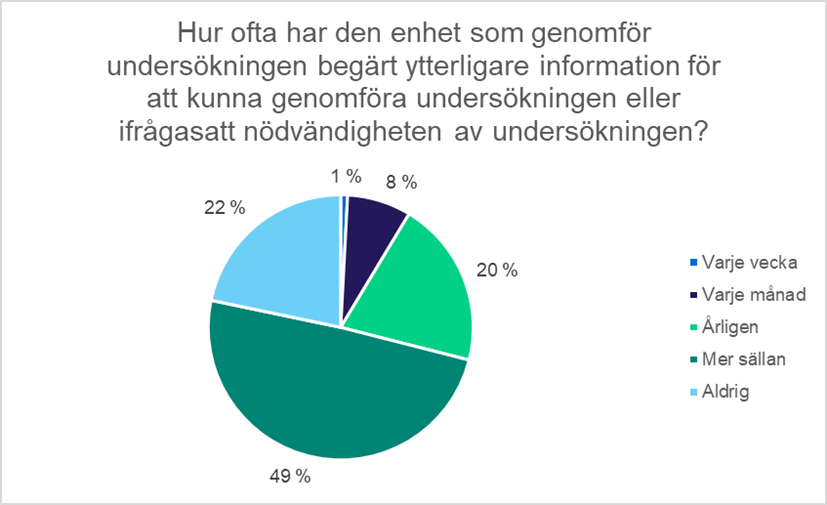
Vanligtvis gör röntgenskötaren en undersökning som innebär exponering för strålning på basis av en skriftlig remiss. Således är remissens innehåll av stor betydelse för att undersökningen ska lyckas. I enkäten utreddes hur viktigt svararna anser att olika saker är i remissen. De som svarade ansåg att det allra viktigaste är att forskningsindikationen eller formuleringen av frågor anges i remissen. Cirka 90 procent av svararna ansåg detta vara mycket viktigt. Cirka 80 procent ansåg att tillräcklig klinisk information är mycket viktig. Enligt svaren har remisserna i huvudsak varit tillräckliga, eftersom de enheter som utför undersökningarna har bett om mer information för att utföra undersökningarna eller vanligtvis vägrat göra undersökningen mer sällan än årligen (49 % av svaren) eller aldrig (22 % av svaren). Enligt cirka 9 procent av de som svarade på enkäten begärs tilläggsuppgifter minst en gång i månaden.
Den behandlande läkarens fortbildning ska också omfatta strålning
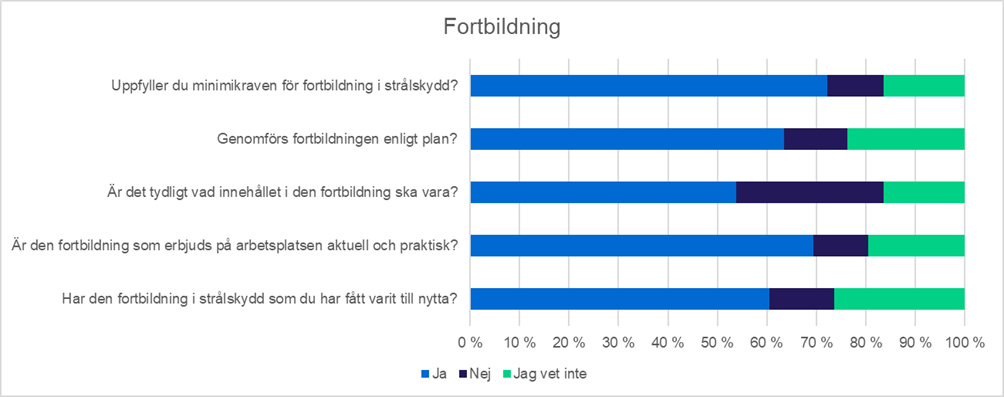
I fortbildningen i strålskydd för behandlade läkare är det viktigt att upprätthålla kompetensen om vilka forskningstyper som är berättigade och bäst lämpade för olika forskningsindikationer. Kunskaperna i strålningsfysik och -biologi ska vara på en sådan nivå att läkaren kan kommunicera bland annat om strålriskerna med patienten på en tillräcklig nivå. Enligt social- och hälsovårdsministeriets förordning om joniserande strålning ska en läkare som skriver remiss få fortbildning i strålskydd åtta timmar under fem års tid.
Enligt mer än 70 procent av svararna uppfylls fortbildningskraven för dem. För drygt hälften av svararna var det klart vad fortbildningens innehåll borde vara. Cirka 70 procent anser att den fortbildning som ordnas på arbetsplatsen är aktuell och praktisk. 60 procent av svararna ansåg att fortbildningen har varit till nytta. Enligt cirka en femtedel vet de inte vem som för register över deras fortbildning och 6 procent svarade att ingen för register över fortbildningen. Största delen, 42 procent, har en huvudsaklig arbetsgivare som för bok över fortbildningen. Oftast får man fortbildning i strålskydd av enheter som använder strålning – som utbildning som ordnas av den egna enheten eller som webbutbildning. Enligt cirka en femtedel har införandet av välfärdsområdena medfört förändringar i tillgången till fortbildning eller i resurserna. I de öppna svaren nämndes bland annat mer systematisk styrning, mindre resurser och ökad webbutbildning.
Även bildskärmen spelar roll
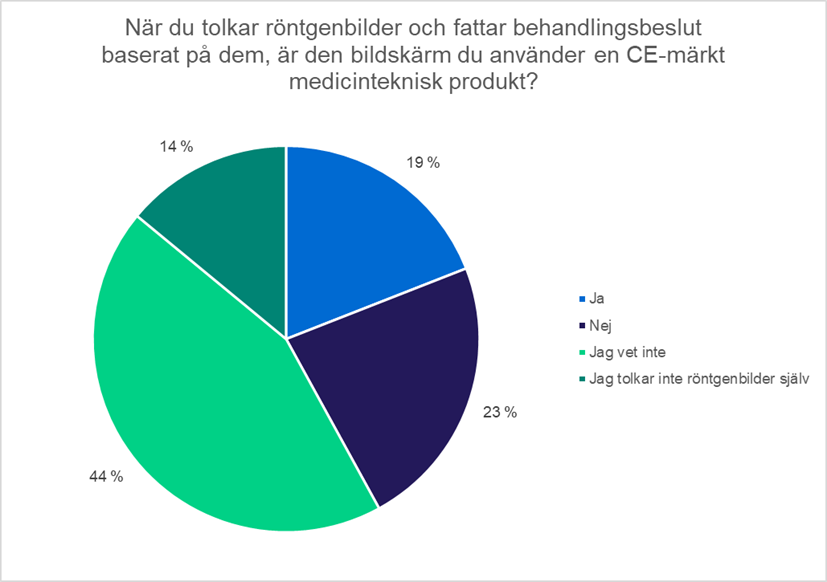
Enligt lagen om medicintekniska produkter ska den bildskärm som används vid tolkningen av bilder vara en CE-märkt medicinteknisk produkt då behandlingsbeslut fattas på basis av bilderna. Ungefär en femtedel av dem som svarade på enkäten har tillgång till en bildskärm avsedd för medicinskt bruk när de tolkar bilder och fattar behandlingsbeslut på basis av dem. Ungefär en fjärdedel har ingen sådan bildskärm och knappt hälften av svararna kunde inte säga något om de bildskärmar de har till sitt förfogande. Resten tolkar inte själva de radiologiska bilderna. Utifrån de öppna svaren har många tillgång till radiologutlåtande åtminstone vid behov, även om de också själva tolkar bilderna. En del ansåg att vanliga bildskärmar av god kvalitet är lika bra som bildskärmar avsedda för visning av medicinska bilder. En del av dem som svarade på enkäten nämnde dock att skillnaden mellan vanliga bildskärmar och bildskärmar avsedda för visning av bilder är mycket tydlig.
Sammandrag
Bedömningen av berättigande av bilddiagnostiska undersökningar som utnyttjar joniserande strålning är en central del av patientsäkerheten och de behandlande läkarna har en betydande roll i detta. Enligt Strålsäkerhetscentralens enkät finns det brister i kännedomen om riktlinjer för hur man bedömer berättigande och i tillgången till remissrekommendationer. Man kan dock konstatera att de undersökningar som begärs till största delen är berättigade och remisserna är i huvudsak i ordning, eftersom enheter som använder strålning endast sällan ber om ytterligare information om den begärda undersökningen. När man kommunicerar med patienterna om undersökningen betonas dess nytta tydligt i kommunikationen medan riskerna kommuniceras i lägre grad. Användningen av fjärremisser har ökat, vilket framhäver betydelsen av tillförlitlig information för att kunna bedöma berättigandet. Fortbildningskraven uppfylls hos de flesta läkare, men det finns skäl att fästa uppmärksamhet vid utbildningens innehåll för att fortbildningen ska ses som nyttig. En del av läkarna använder vanliga bildskärmar, även om bilderna enligt lagstiftningen borde tolkas med hjälp av bildskärmar som är avsedda för detta.